SCOLIOSI NEUROPATICA
Da lesione dei motoneuroni inferiori
MIELOMENINGOCELE o SPINA BIFIDA
Fra tutte le cause di deformità spinale il mielomeningocele è la forma più grave e più difficile da trattare; l'anomalia è caratterizza dall’erniazione delle meningi e del tessuto nervoso attraverso una apertura degli archi posteriori delle vertebre e dei tessuti molli sovrastanti (Fig. 36).
 Fig. 36 - Meningocele e mielomeningocele.
Fig. 36 - Meningocele e mielomeningocele.
La malattia si sviluppa nel feto durante le prime settimane di gravidanza per l’incompleta chiusura del tubo neurale, cioè dell’abbozzo del sistema nervoso centrale da cui si differenzieranno il cervello e il midollo spinale. Il rischio di mortalità dei bambini colpiti dalla malattia spinale, che nel passato si aggirava intorno al 70%, si è ridotto oggi al 4%; questo principalmente sia per l’approccio multidisciplinare alla malattia, sia per altri fattori quali la precocità della diagnosi, la precoce chiusura della sacca, la efficace prevenzione dell’idrocefalo (Fig. 37A) (presente nel 15-20% dei casi di spina bifida) e il suo trattamento (derivazione–shunt) (Fig. 37B) come pure la prevenzione delle infezioni a carico delle vie urinarie.
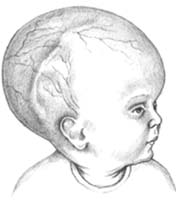 Fig. 37A – Mielomeningocele: aspetto clinico di un idrocefalo avanzato.
Fig. 37A – Mielomeningocele: aspetto clinico di un idrocefalo avanzato. |
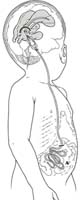 Fig. 37B – Mielomeningocele: intervento di derivazione ventricolo peritoneale.
Fig. 37B – Mielomeningocele: intervento di derivazione ventricolo peritoneale. |
Alla nascita l’erniazione si presenta come una tumefazione rosso violacea (Fig. 38),
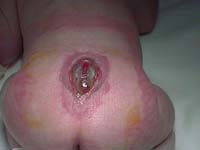 Fig. 38 - Spina bifida con cicatrice centrale.
Fig. 38 - Spina bifida con cicatrice centrale.
a volte ulcerata e secernente liquor, a volte ricoperta da cute integra e assottigliata; questa sacca può interessare diverse zone del rachide per una lunghezza variabile da una a più vertebre e localizzarsi a livello cervicale e toracico alto (rari) o più frequentemente a livello toraco-lombare, lombare e sacrale.
Subito dopo l’inquadramento della malattia, entro le prime 48 ore, il malato va sottoposto all’intervento chirurgico di riparazione della malformazione (ricostruzione del sacco durale utilizzando le meningi giustapposte alla fascia muscolare e suturando i piani superficiali).
Eziopatogenesi
La causa della mancata ed incompleta chiusura del tubo neurale nel feto è ancora sconosciuta ma si ipotizza il coinvolgimento di 2 fattori:
-
Ambientali, per carenza di acido folico nel periodo immediatamente precedente il concepimento e nel 1° trimestre di gravidanza.
-
Genetici, per deficit, nel gene o nei geni, del tetraidrofolatoreduttasi, enzima preposto al ciclo metabolico dell’acido folico (recenti ricerche hanno evidenziato che l’assunzione di acido folico durante la gravidanza farebbe diminuire dal 60-70% il rischio di avere un figlio con spina bifida).
Quadro clinico
E’ diverso in relazione al livello della lesione e alle patologie associate, quali: paralisi periferiche a carico degli arti inferiori e degli sfinteri, anestesia periferica, sindromi comiziali, epilessia, idrocefalia, malformazione di Chiari, midollo ancorato, siringomielia, vescica neurogena, idronefrosi, reflusso vescico-ureterale, infezioni delle vie urinarie, insufficienza renale cronica, incontinenza o ritenzione fecale, ritardo mentale (raro) o frequentemente disturbi dell’apprendimento e dell’attenzione, deformità dei piedi, lussazione congenita dell’anca, malformazioni del bacino (obliquità pelvica) e del rachide (scoliosi, iperlordosi, ipercifosi).
Nel bambino affetto da mielomeningocele l’insorgenza della scoliosi può essere direttamente correlata alla lesione spinale o congenita (presenza di una o più emivertebre) o variamente combinate tra loro (possono dare origine a cifoscoliosi o a lordoscoliosi).
Il trattamento delle scoliosi da spina bifida deve in generale essere finalizzato alla conservazione della funzione respiratoria, al mantenimento della stabilità nella stazione seduta, al controllo del livello del bacino, mirando sempre ad ottenere un tronco diritto, centrato sul bacino stesso. Le curve congenite, scoliotiche o cifotiche, diventano rigide durante i primi anni di vita rendendo necessario un precoce trattamento chirurgico.
Trattamento incruento
Non è facile attuarlo. È più possibile praticarlo in soggetti con deformità paralitiche pure, con curve a largo raggio che si estendono fino al sacro, dove un’artrodesi eseguita in età molto giovane determinerebbe un arresto della crescita spinale molto grave: all’inizio è preferibile un busto, più tardi l’artrodesi.
I gessi non sono raccomandati. Il busto adoperato è il Milwaukee. Qualche volta il bambino può dormire senza busto poiché la curva è di tipo collassante e difficilmente aumenta durante la notte. I busti sottoascellari (Lyonese) sono largamente usati per curve lombari flessibili e toraco-lombari. Comunque i busti hanno lo scopo principale di rimandare l’artrodesi ad una età ottimale.
Trattamento chirurgico
Un esame preoperatorio generale deve far giungere il bambino in sala operatoria nelle migliori condizioni possibili di salute: l’idrocefalia deve essere stabilizzata, i campi polmonari devono essere chiari, ogni uropatia ostruttiva deve essere corretta, le urine devono essere rese sterili.
L’area di artrodesi deve essere accuratamente determinata: è preferibile artrodesizzare almeno 1 o preferibilmente 2 vertebre, oltre la vertebra limite superiore e inferiore. L’intervento chirurgico si avvale della via posteriore (CD, ISOLA e altri) o della via anteriore (DWYER, ZIELKE). |




